
Turistas na praia da Barra da Tijuca no dia em que a cidade do Rio de Janeiro iniciou reabertura e flexibiliza medidas de isolamento social pela pandemia do novo coronavírus – Foto: Fernando Frazão/Agência Brasil
Flexibilização do isolamento tende a endurecer pandemia
Quarentena mal feita e mal planejada retardou avanço da doença, mas não controlou a pandemia no país, alertam especialistas
19/06/2020
Por Herton Escobar
As previsões dos especialistas sobre o que está por vir com a flexibilização das normas de quarentena são pouco ou nada animadoras. Uma coisa é certa: com mais gente nas ruas, o número de contágios tende a aumentar e, consequentemente, o número de internações hospitalares, também. A dúvida é com que velocidade esse aumento vai acontecer nas diferentes regiões, e se os sistemas de saúde terão condições de absorver esse aumento da demanda sem entrar em colapso — evitando, assim, uma explosão no número de mortes. O risco varia de acordo com a situação de cada localidade, mas mesmo nos cenários mais otimistas, considerando que todas as recomendações de precaução e higiene sejam seguidas pela população, a probabilidade de haver um agravamento da pandemia ainda é altíssimo.

Herton Escobar é repórter especial do Jornal da USP – Foto: Cecília Bastos / USP Imagens
“Temos que ser muito transparentes com relação a esses cenários”, diz a pesquisadora Lorena Barberia, professora do Departamento de Ciência Política da Universidade de São Paulo e coordenadora científica da Rede de Pesquisa Solidária, um conjunto de especialistas que estuda a efetividade das políticas públicas de enfrentamento da pandemia.
As opções, segundo ela, são essencialmente duas: impor um lockdown rígido de duas semanas para reduzir de forma expressiva a circulação do vírus na população e, aí sim, começar a pensar numa reabertura gradual; ou seguir em frente com a flexibilização da quarentena agora, e aceitar as mortes que deverão resultar dessa decisão. Um estudo feito pelos pesquisadores da Rede estima que a flexibilização poderá triplicar o número projetado de óbitos no Estado de São Paulo para o período de 8 de junho a 8 de julho, resultando em 10.284 mortes “a mais” do que seria esperado com a manutenção das medidas de quarentena que estavam em vigor até o início deste mês.
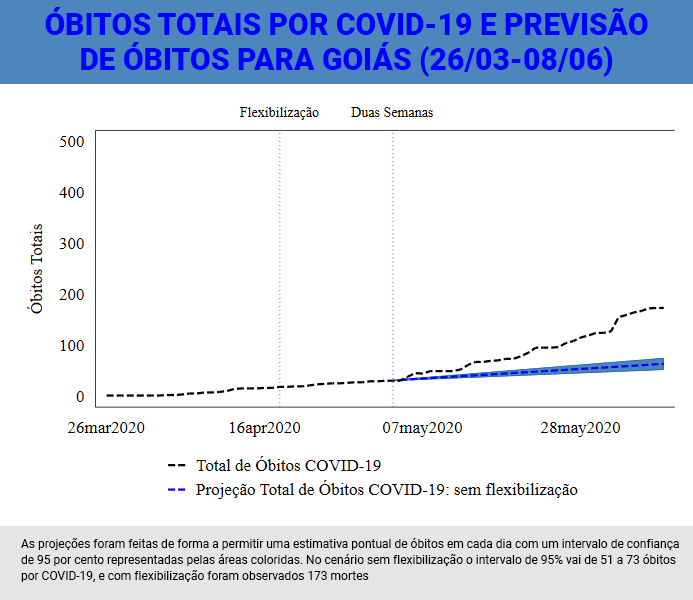
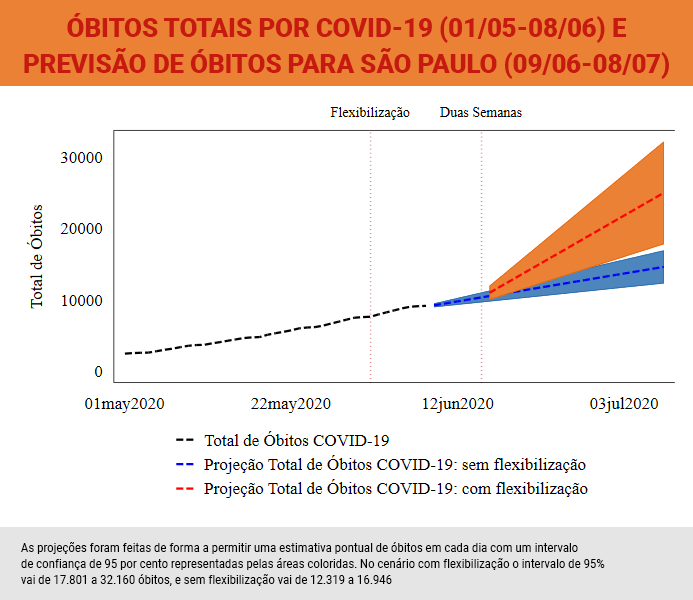
“Veja só que impacto dramático”, diz a pesquisadora — ressaltando, ainda, que se trata de uma projeção conservadora, baseada na experiência de Goiás, um Estado com características demográficas e dinâmicas socioeconômicas bem distintas de São Paulo.

Lorena Barberia – Foto: Divulgação/IEAUSP
Simplesmente manter o que já vinha sendo feito também não seria ideal. As medidas de enfrentamento da pandemia implementadas no Brasil até agora foram brandas, se comparadas às de outros países; e, ainda assim, a taxa de adesão da população a essas medidas foi baixa. Na melhor das hipóteses, a quarentena serviu para retardar o avanço da pandemia, mas não para controlá-la. A prorrogação desse cenário ainda evitaria mortes, mas também agravaria os impactos socioeconômicos da pandemia, sem resolver o problema em definitivo.
“Se tivéssemos parado, de verdade, por duas semanas lá no início, já teríamos revertido esse quadro”, ressalta Lorena. A flexibilização, segundo ela, está sendo feita “de forma caótica”, sem as condições mínimas necessárias para que essa reabertura ocorra de maneira segura.
Ameaça a solta
O problema central é que o vírus continua presente no ambiente, e a maior parte da população continua suscetível a ele — muito longe, ainda, de uma situação de imunidade coletiva. Colocar a pessoas de volta na rua numa situação dessas é como jogar palha em volta de uma fogueira: “Você está fornecendo combustível para a propagação da pandemia”, diz o biólogo Paulo Prado, professor do Instituto de Biociências da USP e um dos coordenadores do Observatório Covid-19 BR, um grupo de pesquisadores, de diversas instituições, que estuda a evolução da pandemia no Brasil.
Em outros países, a flexibilização só começou a ser implementada quando havia sinais inequívocos de regressão da pandemia; por exemplo, com uma redução contínua no número de novos casos por um período mínimo de duas semanas. No Brasil, por outro lado, a curva de novos casos segue em ascensão, e ainda há problemas graves de atraso nas estatísticas, subnotificação e déficit de testagem — o que significa que a situação real da pandemia é, na verdade, bem pior do que os números indicam.
“Nunca é aconselhável flexibilizar com a curva em ascensão. É como jogar lenha na fogueira”, diz o médico Marcos Boulos, professor titular do Departamento de Moléstias Infecciosas e Parasitárias da Faculdade de Medicina da USP, que participa do comitê de assessoramento técnico do Estado de São Paulo. Ele reconhece, porém, que os impactos socioeconômicos da quarentena também precisam ser considerados nas decisões, especialmente sobre as populações mais vulneráveis. “Uma coisa é certa: quanto mais gente nas ruas, mais tempo vai demorar para a pandemia terminar.”
No Estado de São Paulo, os números de óbitos e de novos casos diários ficaram relativamente estáveis nas últimas semanas, mas seguem num patamar elevado. Só no dia 16 de junho, por exemplo, foram registrados 8.825 novos casos e 365 mortes por covid-19 no Estado, segundo dados oficiais da Fundação Seade. Há fortes indícios de que a pandemia está se agravando no interior do Estado. Em Ribeirão Preto, por exemplo, o número acumulado de mortos por covid-19 saltou de 27 para 79 nas primeiras duas semanas de flexibilização da quarentena, e vários serviços foram obrigados a fechar as portas novamente. As regiões de Presidente Prudente, Barretos, Marília e Registro também foram obrigadas a retroceder na flexibilização, segundo os parâmetros determinados no Plano São Paulo.

Foto: Roberto Parizotti via FotosPublicas
Duas semanas é, justamente, a janela de tempo que leva para os efeitos práticos das mudanças de políticas públicas se tornarem visíveis nos hospitais e nas estatísticas, porque é o tempo médio de incubação do vírus no organismo. Uma vez infectada, a pessoas demora alguns dias para desenvolver sintomas, e talvez mais alguns dias para procurar um médico, dependendo da gravidade desses sintomas. Nos casos graves, que exigem hospitalização, o tempo médio de internação é superior a 10 dias. Mesmo que o paciente não morra, portanto, o impacto dessas internações na vida das pessoas e no sistema de saúde como um todo é tremendo.
O uso do número de óbitos como “termômetro” da efetividade de políticas públicas é preocupante, segundo Lorena, porque mesmo que se volte atrás numa decisão, não há como recuperar as vidas que foram perdidas. E mesmo que os governos convençam as pessoas a voltar para casa, o vírus não deixará de circular instantaneamente, e muitas pessoas continuarão a ficar doentes e a morrer nas semanas seguintes, até que a curva epidemiológica se estabilize novamente.
“Quero salientar para todo mundo que o número de mortes vem depois do número de casos. Em geral demora de duas a quatro semanas, depois de uma pessoa entrar em contato com o vírus, se ela for falecer da doença, para esse evento acontecer”, disse o médico infectologista Esper Kallas, professor titular da Faculdade de Medicina da USP, em sua participação no USP Talks de 13 de maio, que tratou do enfrentamento da pandemia. “Então, toda vez que você olha para o número de mortes você está olhando para o retrovisor.”
“A grande pergunta é qual vai ser o comportamento da velocidade da taxa de contágio nesses próximos 15 dias”, disse o médico Dimas Tadeu Covas, diretor do Instituto Butantan e professor titular da Faculdade de Medicina de Ribeirão Preto (FMRP) da USP, em um seminário virtual organizado pelo Instituto de Estudos Avançados (IEA) da USP, em 10 de junho. Mesmo fazendo parte do Centro de Contingência do Estado, ele criticou a decisão de iniciar a flexibilização da quarentena nesse momento.

Esper Kallas – Foto: Reprodução
“Quando você faz um planejamento, você tem que prever quando vai sair daquela situação, mas nenhum especialista, nenhum infectologista, nenhum epidemiologista fala para você que pode sair com curva em acensão; isso não faz muito sentido”, disse Covas, no evento. “E no Estado de São Paulo nós não temos nenhuma curva em descenso.”
Ele acredita que o pior ainda está por vir, e que será muito difícil convencer a população a retornar ao isolamento. “Talvez a gente aprenda da forma mais dolorosa o que deveríamos ter feito de forma menos dolorosa (antes)”, disse. “Fizemos um distanciamento social meia-boca, que nem resolveu o problema nem permitiu que se organizasse um enfrentamento efetivo. Ou seja, nós vamos sangrar por mais tempo.”
Erro de planejamento
O uso de máscaras, higienização da mãos e outras medidas profiláticas, se bem aplicadas, servem para reduzir a taxa de contágio, mas são insuficientes para conter o avanço da pandemia num cenário complexo como o das cidades brasileiras, avalia Prado. Mesmo o distanciamento social, segundo ele, não deve ser visto como uma solução definitiva, mas como um instrumento de mitigação, que precisa vir acompanhado de outras medidas de vigilância epidemiológica, como testagem, rastreamento e isolamento de casos suspeitos e confirmados.
O plano do governo paulista, assim como o debate público sobre a pandemia no Brasil, segundo Prado, “enfatiza muito mais a gestão das consequências do que o controle da pandemia”, que deveria ser o verdadeiro foco da discussão. “Houve um erro brutal de planejamento”, diz. “A gente se meteu numa bela enrascada.”
Modelagens matemáticas feitas pelo Observatório para a cidade de São Paulo mostram que a quarentena, de fato, achatou a curva de progressão da pandemia e salvou milhares de vidas nos últimos três meses; mas alertam que essa curva poderá saltar rapidamente para cima, como uma mola, se as medidas de distanciamento social forem removidas, sem que outros fatores estejam presentes para mantê-la pressionada para baixo — impedindo a disseminação do vírus e/ou reduzindo a letalidade da doença de alguma forma.
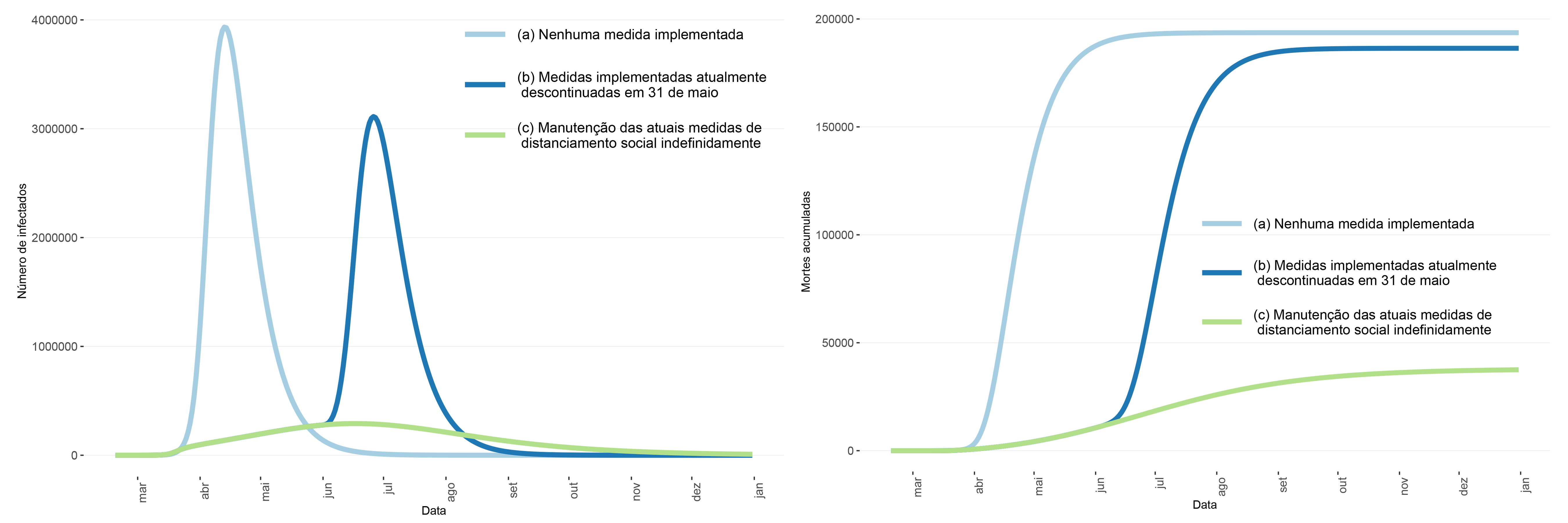
“Ainda que o Brasil pudesse estar dando uma lição ao mundo de como se responder a uma pandemia usando acesso universal à saúde e à atenção básica, a resposta do Brasil está sendo caótica”, disse a pesquisadora Marcia Castro, da Faculdade de Saúde Pública da Universidade Harvard, em sua participação no USP Talks de 11 de junho, que tratou dos impactos sociais e econômicos da pandemia. A desigualdade social é uma vulnerabilidade importante do Brasil, que precisa ser considerada como parte essencial de qualquer planejamento relacionado à covid-19, ressaltou ela. “Não dá para a gente imaginar que o distanciamento social, como foi feito em países da Europa ou em países de alta renda, possa simplesmente ser replicado no Brasil. É preciso que a resposta brasileira seja adaptada a essas desigualdades locais.”
Nesta sexta-feira, 19 de junho, o Brasil ultrapassou a marca oficial de 1 milhão de casos confirmados de covid-19, e quase 50 mil mortes. O Ministério da Saúde afirmou em coletiva de imprensa, um dia antes, que a progressão da pandemia no País parecia estar caminhando para um estado de “estabilidade”, mas que seria necessário observar a evolução dos dados nos próximos 15 dias para ter certeza.
A interiorização da pandemia é um fator preocupante: o vírus está se espalhando com mais intensidade, agora, pelas cidades menores do interior, onde a capacidade de monitoramento, resposta e atendimento é ainda mais precária do que nas capitais. Muitos dos pacientes graves nesses municípios precisarão ser transferidos para internação em hospitais de cidades maiores, sobrecarregando ainda mais o sistema de saúde e potencializando a recirculação do vírus entre municípios.
“O vírus não respeita fronteiras”, relembra Lorena. “Vamos descobrir de uma forma muito assustadora as consequências das decisões que estão sendo tomadas agora.”
